Wyniki dla: nawyki higieniczne
W każdym przypadku plan postępowania ustalany jest na podstawie wnikliwego wywiadu lekarskiego, badań klinicznych i pomocniczych. Przed włączeniem aparatów ortodontycznych do terapii należy wyleczyć wszystkie zęby stałe, stosować prawidłowe nawyki higieniczne i – jeśli to możliwe – wyeliminować czynniki, które odpowiadają za powstanie wady zgryzowej. Należy poinformować o przewidywanym czasie trwania terapii i możliwych do uzyskania wynikach leczenia.
Leczenie zgryzów krzyżowych
Wady tego rodzaju związane są z dysproporcją w szerokości łuków zębowych. Leczenie zgryzów krzyżowych najczęściej ma na celu poszerzenie szczęki, w niektórych przypadkach jednocześnie wdraża się profilaktykę poszerzenia dolnego łuku zębowego, wynikającego ze wzrostu lub podążania za łukiem górnym. Leczenie uzębienia mlecznego i mieszanego powinno uwzględniać odpowiednie szlifowanie zębów mlecznych (kilkuetapowe).
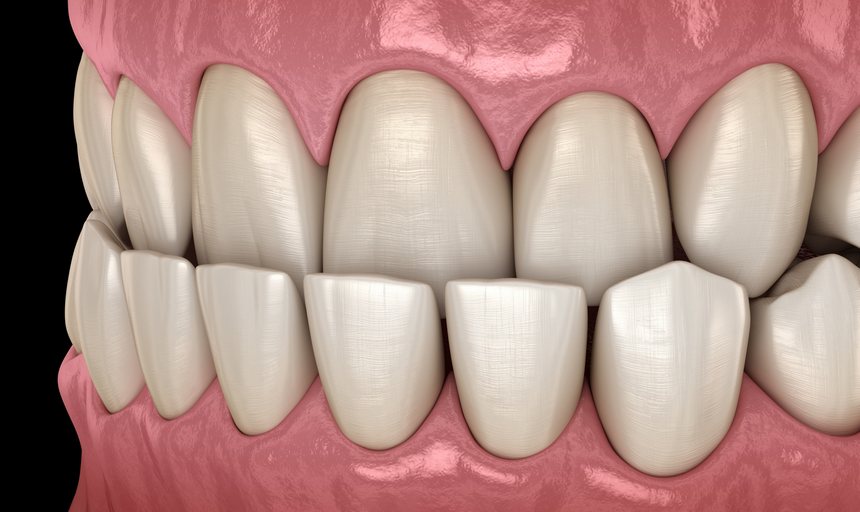 Ryc. 1. Zgryz krzyżowy (przedni)
Ryc. 1. Zgryz krzyżowy (przedni)
W przypadku uzębienia mlecznego w leczeniu zgryzów krzyżowych wykorzystuje się aktywator Andresena z dolnym łukiem wargowym.
Niektórzy autorzy nie zalecają stosowania płyt aktywnych w uzębieniu mlecznym. Zdaniem innych, w uzębieniu mlecznym, mieszanym i stałym można zastosować płytę aktywną górną (pod warunkiem że korony zębów mlecznych pozwalają na właściwe umocowanie klamer, a podniebienie nie jest za płaskie). Przesunięcie linii pośrodkowej dolnych siekaczy wymaga również włączenia akrylowej pelotki, która od strony języka podchodzi pod zęby boczne dolne (po stronie przeciwnej w stosunku do zgryzu krzyżowego). Jeśli różnica w szerokości łuków zębowych jest większa niż 3–4 mm, dobre wyniki leczenia można uzyskać, stosując aparat stały Quad-Helix lub Bi-Helix, wpływający na rozbudowę podstawy szczęki. Do 10. roku życia wykazuje on działanie ortopedyczne, później jego działanie skupia się tylko na koronach i wyrostkach zębodołowych. Więcej
W czasie epidemii bądź pandemii (nie tylko zakażeń koronawirusem SARS-CoV-2 powodującym chorobę COVID-19) kluczowe znaczenie dla uniknięcia zachorowania lub łagodnego przebycia choroby na pewno ma odporność organizmu, ale także zdrowa jama ustna, ponieważ ten właśnie obszar uznaje się za wrota dla większości infekcji. Zdrowie jamy ustnej zależy z kolei od właściwej i systematycznej higieny, dlatego codzienne czynności, takie jak szczotkowanie zębów, nitkowanie, irygacje i płukanie płukankami mają bardzo duży wpływ na unikanie zakażeń, a pośrednio również na siłę, z jaką organizm potrafi przeciwstawić się infekcji.
Z pewnością zainteresują cię także teksty na temat: Jaką pastę do zębów wybrać? oraz jaki płyn do płukania wybrać?
Jak uniknąć zakażenia (nie tylko koronawirusem), dbając o higienę jamy ustnej?
Epidemia to nie najlepszy czas na okresową profesjonalną higienizację jamy ustnej – również z uwagi na znaczne ograniczenia w realizacji usług w gabinetach dentystycznych (opieka zawężona do zabiegów niezbędnych). O higienę jamy ustnej dbamy więc głównie w domu. Prewencja zakażeń oraz zachowanie dobrego zdrowia jamy ustnej w takich warunkach oparte powinny być o dobre codzienne nawyki higieniczne. Stawiamy zatem na:
- systematyczność;
- dbanie o czystość przyborów wykorzystywanych do zapewnienia odpowiedniego poziomu higieny jamy ustnej;
- prawidłową technikę szczotkowania zębów oraz regularne nitkowanie i płukania jamy ustnej.
Dobre nawyki higieniczne w czasie epidemii Więcej
W Polsce coraz częściej obserwuje się niepokojący wzrost występowania zmian próchnicowych w zębach mlecznych u coraz młodszych dzieci. Zjawisko wczesnego zniszczenia koron zębów u najmłodszych w naszym kraju ma tak poważną skalę, że coraz częściej wdrażane są samorządowe programy prewencyjne już w przedszkolach. Choroba próchnicowa u dzieci jest schorzeniem wieloczynnikowym, na podatność na próchnicę wpływ mają zarówno zjawiska, jakie miały miejsce w czasie życia płodowego, jak i te, które nastąpiły po porodzie. Prowadzone od lat badania czynników sprawczych i przebiegu choroby próchnicowej u dzieci wykazały, że duży wpływ na jej rozwój i przebieg mają nie tylko dieta i przyzwyczajenia higieniczne, ale i podłoże genetyczne.
Czynniki wpływające na podatność na występowanie zmian próchnicowych u dzieci można podzielić na szereg grup. Do ważnych czynników należą nawyki higieniczne w rodzinie, sposób urodzenia dziecka, współistnienie chorób układowych i zespołów genetycznych, dieta oraz kontrola stomatologiczna. W polskim społeczeństwie wciąż jeszcze dość często pokutuje stereotyp, że pielęgnacja zębów mlecznych nie jest ważna, ponieważ wcześniej czy później zostaną one zastąpione przez zęby stałe. Z tego powodu wiele dzieci zgłasza się do stomatologa bardzo późno, co skutkuje w wielu przypadkach nie tylko zniszczeniem koron zębów mlecznych, powikłaniami w postaci ropni oraz zaburzeń zgryzu i proporcji twarzy, ale również niesie ze sobą zwiększone ryzyko rozwoju próchnicy w niedojrzałych zębach stałych.
Proces wykształcania zawiązków zębowych rozpoczyna się bardzo wcześnie, bo już w 4. tygodniu ciąży, dlatego jej przebieg jest istotnym czynnikiem prognostycznym w kierunku podatności na chorobę próchnicową. Do najistotniejszych czynników branych pod uwagę w analizie ryzyka zapadalności na próchnicę należy przyjmowanie leków w czasie ciąży, przebyte przez matkę choroby jak i jej dietę. Wiele z zaburzeń mineralizacji tkanek twardych zęba jest postrzeganych jako wynik niedoborów pokarmowych w czasie ciąży. Dzieci z ciąży mnogiej są również podatniejsze na objęcie zębów próchnicą niż w przypadku ciąży pojedynczej.
Według przeprowadzonych badań duży wpływ na podatność na próchnicę ma poród. U dzieci, które przyszły na świat siłami natury obserwuje się o wiele późniejszą kolonizację jamy ustnej przez bakterie z gatunku Streptococcus mutans, które są uważane za głównego sprawcę procesów próchnicowych. U dzieci, które urodziły się poprzez cesarskie cięcie kolonizacja jamy ustnej przez ten rodzaj bakterii następuje statystycznie o 11 miesięcy wcześniej niż w przypadku dzieci urodzonych naturalnie. Badacze wiążą ten fakt z nabywaniem większej odporności na różne rodzaje bakterii występujące w drogach rodnych matki podczas porodu. Uważa się, że szczepy bakteryjne, które wcześniej zasiedlą jamę ustną walczą z kolejnymi napotykanymi szczepami o przestrzeń życiowa, przez co na zasadzie konkurencji ustalana jest ich dominacja. U dzieci, które poprzez cesarskie cięcie zostały pozbawione styczności z takimi szczepami bakterii, w związku z aseptycznymi warunkami przeprowadzenia zabiegu konkurencja pomiędzy szczepami bakterii jest mniejsza, przez co bakterie z gatunku Streptococcus mutans mają łatwiejszą drogę do dominacji w środowisku jamy ustnej, co odbija się znacząco na podatności na próchnicę w ciągu dalszego rozwoju dziecka.
Dla podatności na próchnicę istotne znaczenie jest przypisywane także masie urodzeniowej dziecka oraz terminowi porodu. Wiele badań wskazuje na to, że niska masa przy urodzeniu zwiększa w dużym stopniu ryzyko wystąpienia choroby próchnicowej u dziecka. Także przedwczesny poród jest negatywnym czynnikiem prognostycznym, u dzieci urodzonych przed 37. tygodniem ciąży obserwuje się o wiele większą podatność na chorobę próchnicową niż u dzieci, które przyszły na świat po 37. tygodniu ciąży.
U dzieci, u których występują zaburzenia mineralizacji lub wykształcania tkanek o podłożu genetycznym ryzyko objęcia zębów próchnicą jest istotnie większe. Również niedorozwój psychofizyczny jest czynnikiem, który znacznie wpływa na stan higieny jamy ustnej, ponieważ niezborność ruchów i upośledzenie umysłowe znacznie utrudniają przeprowadzenie zabiegów higienicznych. Więcej
Do tej pory zęby mleczne nie były leczone. Królowało przekonanie, że zębów mlecznych nie należy leczyć, bo i tak wypadną. Mleczaki rzeczywiście wypadają, ale zanim jednak do tego dojdzie „zarażają” sąsiadujące z nimi zęby stałe. Próchnica to choroba infekcyjna, która może przenosić się wraz z bakteriami na zdrowe zęby!
Zęby mleczne też się leczy!
Zarażanie zębów stałych nie jest jednak jedynym problem. Zaatakowane przez próchnicę mleczaki mogą wypaść zbyt wcześnie robiąc zbyt dużo miejsca w szczęce dla zębów stałych. Jest to głównym powodem przemieszczania się zębów co pociąga za sobą nie tylko problemy krzywych zębów w przyszłości, ale również braku miejsca dla wyrzynających się zębów stałych. Aby temu zapobiec stosowane są tzw. „utrzymywacze przestrzeni”. Zabezpieczają one miejsca po zębach mlecznych, utrzymując przestrzeń do czasu pojawienia się zębów stałych. Istnieją dwa typy utrzymywaczy: ruchome, blokowe oraz mikroprotezy. Mikroprotezy odtwarzają również powierzchnię żującą, jednak to te ruchome stosowane są częściej, ponieważ uciskana błona śluzowa nie włóknieje – nie utrudnia wyrzynania zębom stałym.
Należy również pamiętać, że pierwsze zęby to nie tylko mleczaki. Z tyłu szczęki wyrzynają się bowiem zęby trzonowe stałe (szóstki). Pojawiają się zwykle między piątym a szóstym rokiem życia i dlatego rodzice zapominają, że nie są to zęby mleczne. To te zęby najczęściej atakowane są przez próchnicę, dlatego zawsze należy pamiętać, aby od najmłodszych lat dopilnować i uczyć dzieci codziennej higieny jamy ustnej oraz wykształcać odpowiednie i zdrowe nawyki żywieniowe. Niska mineralizacja oraz niekorzystna anatomia powierzchni zgryzowych sprawia, że zęby trzonowe są najczęstszym miejscem występowania próchnicy u dzieci między 6 a 12 rokiem życia.
Próchnica u dzieci
Warto zwrócić szczególna uwagę na zęby dziecka, ponieważ najczęstszą odmiana próchnicy w tym wieku, jest tzw. próchnica wczesna (butelkowa). Próchnica ta jest często nierozpoznawalna i mylona ze zwykłym osadem. Charakteryzuje się ostrym i szybkim przebiegiem. Na początku pojawia się kredowobiałe odwapnienie, które szybko zmienia kolor kolejno na jasnożółty , brązowy a nawet czarny. Rozprzestrzenia się od okolicy przydziąsłowej do brzegu siecznego i powierzchni stycznych (próchnica okrężna). Aby zapobiec takim sytuacjom należy uważnie pilnować aby dziecko nie zasypiało przy piersi lub z butelką. Należy również zabronić dziecku używania butelki jako maskotki lub zabawki.
Jeśli próchnica zniszczyła dużą część zęba, co uniemożliwia jego wypełnienie, stosuje się zabieg lapisowania. Lapisowanie to inaczej impregnacja zębiny azotanem srebra. Dzięki takiemu zabiegowi możliwe jest zatrzymanie próchnicy co często ratuje zęba przed usunięciem. Jedynym minusem to czarne zabarwienie zęba spowodowane wytrącającym się srebrem.
Nadwrażliwość zębiny oznacza krótkotrwały, ostry ból występujący w odpowiedzi na nieszkodliwe bodźce działające na odsłoniętą zębinę (ból, który nie może być wiązany z inną nieprawidłowością lub patologią zęba). Do nieszkodliwych bodźców tego rodzaju należą bodźce termiczne, dotykowe, osmotyczne i dehydratacyjne, które mogą występować naturalnie w środowisku jamy ustnej. Do wrażliwości zębiny mogą usposabiać różnorodne czynniki – zarówno ogólne, jak miejscowe.
Nadwrażliwość zębiny i etapy jej rozwoju
Zębina, którą w części koronowej pokrywa szkliwo, a w części korzeniowej – cement, w warunkach fizjologicznych nie jest wrażliwa. Wrażliwość na bodźce pojawia się po jej odsłonięciu – jako prawidłowa reakcja obronna miazgi.
Nadwrażliwość zębiny powstaje w wyniku aktywacji włókien nerwowych A-beta i A-delta; jej skutkiem jest ostry, zlokalizowany i przemijający ból, tzw. ból zębinowy. To rodzaj alarmu: kanaliki zębinowe są otwarte i drożne w kierunku miazgi, czyli są podatne na różne bodźce, wnikanie bakterii i ich toksyn. Ból zębinowy może występować w różnych stanach klinicznych: towarzyszyć ubytkom próchnicowym, nadłamanym lub złamanym koronom (bez obnażenia miazgi), bruzdom podniebienno-dziąsłowym i in.
Ból w nadwrażliwości zębiny jest nagły, umiejscowiony i utrzymuje się, dopóki działa bodziec. Ból może być wywoływany przez bodźce:
- termiczne (najczęściej): np. zimne powietrze, zimne/gorące pokarmy/napoje
- chemiczne: pokarmy kwaśne i kwasy (wynik metabolizmu bakterii płytki)
- osmotyczne: stężone roztwory cukru i soli
- mechaniczne: dotyk, szczotkowanie zębów, zgłębnikowanie itp.
W rozwoju nadwrażliwości zębiny można wyróżnić dwie zasadnicze fazy:
- umiejscowione odsłonięcie zębiny
- otwarcie zewnętrznych ujść kanalików z zachowaniem drożności w kierunku domiazgowym (co inicjuje ból pod wpływem działania nieszkodliwych bodźców).
Kość wyrostka zębodołowego to struktura podporowa zęba, złożona z blaszki zbitej wraz z otworami dla naczyń i nerwów, blaszki zewnętrznej zbitej oraz kości gąbczastej (pomiędzy blaszkami). W tkance kostnej, również obrębie wyrostków zębodołowych, zachodzą stałe procesy przebudowy i resorpcji. Po utracie zębów – na skutek utraty bodźców czynnościowych – obserwuje się przewagę procesów resorpcji.
Zanik wyrostka zębodołowego znacznie utrudnia skuteczną rehabilitację protetyczną. Ubytki kości mogą dotyczyć wymiaru wertykalnego, horyzontalnego lub ich kombinacji. Na wielkość zaniku wpływa nie tylko utrata zębów, ale wiele innych czynników, w tym ogólny stan zdrowia, wiek pacjenta, zaburzenia czynności narządu żucia, nawyki dietetyczne i higieniczne.
Kość wyrostka zębodołowego i procesy przebudowy
Kość wyrostka zębodołowego zbudowana jest z części organicznej i nieorganicznej. Część organiczna składa się z komórek kostnych (osteoblastów i osteoklastów), część nieorganiczną tworzą głównie sole wapnia (hydroksyapatyty).
Każda kość złożona jest z (powierzchownej) istoty zbitej i położonej głębiej istoty gąbczastej. Korzeń zęba w zębodole otocza warstewka istoty zbitej. Ściany blaszki zbitej zawierają liczne otworki, tzw. sito zębodołowe, przez które do ozębnej przechodzą naczynia krwionośne i chłonne (blaszka zbita graniczy z ozębną). W stanach chorobowych, np. w ostrych stanach zapalnych tkanek okołowierzchołkowych, wysięk przedostaje się przez sito zębodołowe w głąb kości gąbczastej.
Kość pokryta jest dobrze unerwioną tkanką łączną włóknistą – okostną. Na skutek zrównoważonych procesów resorpcji i nawarstwiania kość ulega ciągłej przebudowie. W warunkach nieprawidłowych nasilona czynność osteoklastów może przyczyniać się do zaniku (osteoporosis) lub resorpcji kości (osteolysis). Zanik obserwowany jest np. w bezzębiu i w chorobach przyzębia, resorpcja towarzyszy ziarniniakom okołowierzchołkowym, torbielom i nowotworom.
Nadczynność osteoblastów albo zahamowanie fizjologicznych procesów niszczenia kości może prowadzić do zagęszczenia utkania kostnego (osteosclerosis). Więcej
Próchnica zębów to współcześnie najbardziej rozpowszechniona zakaźna choroba cywilizacyjna. Jest schorzeniem wieloprzyczynowym, które spowodowane jest wzajemnym oddziaływaniem czynników z wielu obszarów: środowiska, genów, zachowań. Owo współoddziaływanie dotyczy czterech podstawowych elementów: gospodarza, substratu, bakterii, czasu. I każdy z wymienionych elementów ma swój udział w budowaniu odporności na próchnicę – choć u konkretnej osoby każdy z tych czynników będzie się cechował różną siłą wpływu.
Wieloczynnikowa odporność na próchnicę
Odporność na próchnicę warunkowana jest przez następujące elementy:
- Osobnicze właściwości zębów i szkliwa – wynikają z predyspozycji genetycznych konkretnej osoby i jej wieku[1]. Pewne choroby genetyczne mają lub mogą mieć wpływ na odporność zębów na próchnicę, ponieważ skorelowane są z występowaniem np. niedorozwoju szkliwa czy wad zgryzu. Udowodniono też, że na dobrą odporność szkliwa wpływa odpowiednie ułożenie hydroksyapatytów w krystalicznej siatce minerałów tworzących tę tkankę[2]. Uformowanie powierzchni żujących zębów także może silnie kształtować odporność na próchnicę – powierzchnię, którą charakteryzują bruzdy szerokie i płytkie, łatwiej i skuteczniej oczyszcza się z zalegającego na niej osadu niż tę z bruzdami głębokimi, z których trudniej usunąć nalot nazębny.
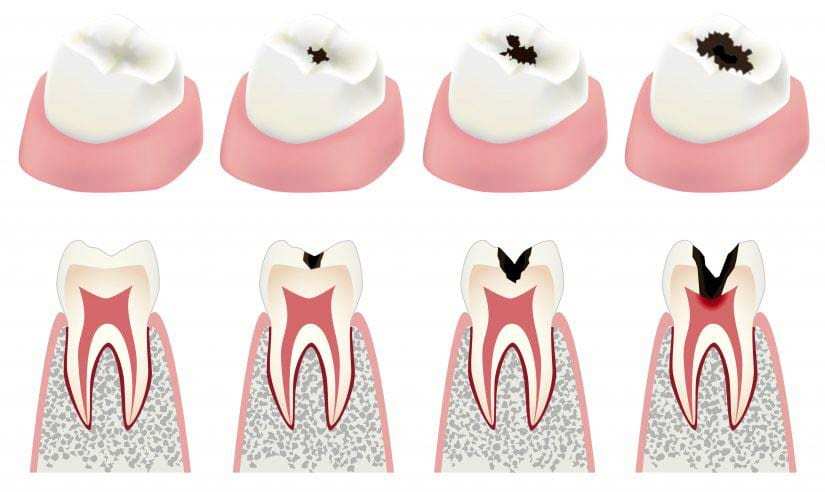 etapy próchnicy – wcześnie wykryta może uniknąć leczenia kanałowego
etapy próchnicy – wcześnie wykryta może uniknąć leczenia kanałowego
Ciąża to szczególny okres w życiu każdej kobiety, związany z wielkimi zmianami. Organizm przyszłej matki jest w tym czasie szczególnie narażony na działanie negatywnych czynników zewnętrznych i wewnętrznych. Przemiany zachodzące w ciele kobiety ciężarnej oraz mająca najczęściej miejsce zmiana diety bardzo często nasilają istniejące schorzenia jamy ustnej. Choroby jamy ustnej mogą mieć negatywny wpływ na przebieg ciąży i rozwój płodu. Dzieje się tak ze względu na charakter zapalny przeważającej większości schorzeń dotyczących tej części ciała. Szczególnie niekorzystne są choroby przyzębia, które, jak donoszą wielokrotnie przeprowadzane badania naukowe, prowadzą do zwiększonego ryzyka zmniejszenia masy urodzeniowej dziecka, przedwczesnego porodu i innych powikłań związanych z ciążą. Ponadto warto też pamiętać o tym, że zawiązki zębów mlecznych i stałych dziecka rozwijają się w bardzo wczesnym okresie ciąży, a proces ich tworzenia może być w znaczący sposób zaburzany przez obecność infekcji w organizmie matki. Również niedobory pokarmowe i nieprawidłowe nawyki żywieniowe matki odbijają się negatywnie na rozwoju dziecka. Przyjmowanie leków, zwłaszcza antybiotyków z grupy tetracyklin powoduje zaburzenia rozwoju zębów u dziecka, a także wywołuje wystąpienie ciężkich przebarwień.
Ze względu na wspomniane powyżej potencjalne zagrożenia dla zdrowia i życia dziecka, które wynikają ze stanu higienicznego jamy ustnej matki przed planowana ciążą wskazana jest wizyta u stomatologa. Pozwala ona na zaplanowanie i wdrożenie leczenia, które skutecznie podnosi poziom higieny jamy ustnej. Przede wszystkim dąży się do wyleczenia ubytków oraz ograniczenia chorób dziąseł i przyzębia. Jednakże z praktyki wynika, że niewiele kobiet planujących ciążę zgłasza się do stomatologa, poza tym duża część ciąż nie jest wcale planowana, tak więc aspekt zaplanowania działań w celu podniesienia higieny jamy ustnej jest wielokrotnie albo bagatelizowany, albo zupełnie pomijany. Tymczasem ważne jest, aby przeprowadzać kontrolę stomatologiczną przynajmniej na początku ciąży. Chociaż ciąża nie jest przeciwwskazaniem do leczenia stomatologicznego, to zaleca się przeprowadzanie inwazyjnych zabiegów stomatologicznych raczej w drugim trymestrze ciąży – oczywiście o ile nie są to przypadki nagłe, takie jak np. zapalenie miazgi. Jest to związane zarówno z rozwojem płodu (jak wiadomo rozwój najważniejszych struktur organizmu człowieka następuje w ciągu pierwszych 3 miesięcy od poczęcia) i możliwym wpływem stresu związanym z wizytą, jak i ewentualnym zastosowaniem środków znieczulających (chociaż jak dotąd nie ma wyników badań wskazujących na negatywne działanie tych preparatów na rozwijający się płód).
Wizyty w gabinecie stomatologicznym w czasie ciąży powinny mieć miejsce przynajmniej raz na 3 miesiące. Nie powinno się odkładać kwestii leczenia schorzeń jamy ustnej na okres po zakończeniu ciąży, ani też bagatelizować mających miejsce infekcji. Nawet w przypadku braku zaniedbań higienicznych u kobiety ciężarnej oraz braku aktywnej próchnicy opieka stomatologiczna w czasie ciąży jest wskazana, aby jak najwcześniej zdiagnozować obecność ewentualnych wczesnych stadiów próchnicy, które rozwinęły się w czasie przebiegu ciąży, co często umożliwia ich nieinwazyjne leczenie.
Na pierwszej wizycie wskazane jest zaplanowanie leczenia oraz ustalenie wskazań dietetycznych, które uwzględniają zarówno potrzeby matki, jak i dziecka. Jak wiadomo w czasie ciąży kobiety spożywają spore ilości słodyczy i kwaśnych pokarmów, co przyczynia się do obniżania pH w jamie ustnej i do zwiększonej demineralizacji szkliwa, co w konsekwencji zwiększa ryzyko próchnicy. Ponadto zwiększona podaż cukrów prostych wspomaga wzrost bakterii próchnicotwórczych, dla których cukry proste stanowią główny substrat pokarmowy. W ciąży zmienia się również rytm przyjmowania posiłków – bardzo częstym zjawiskiem jest podjadanie pomiędzy posiłkami, także w nocy. Przez takie praktyki występuje podwyższanie poziomu cukru w jamie ustnej w sposób częstszy niż zazwyczaj. Sprawia to, że bakteriom stwarza się lepsze warunki do wzrostu i przemiany materii, czego efektem jest wydzielanie większej ilości rozpuszczających tkanki zęba kwasów oraz tworzenie grubszej warstwy płytki nazębnej. Dodatkowo wiele kobiet w ciąży cierpi z powodu nudności i wymiotów – obecność tych ostatnich ma działanie drażniące na wszystkie bez wyjątku tkanki jamy ustnej.
W ciąży szczególnie ważną sprawą jest kontrola płytki nazębnej, zwłaszcza tej odkładającej się w obszarze bezpośrednio przylegającym do linii dziąseł. Zalegająca płytka bakteryjna jest zawsze przyczyną powstania stanu zapalnego, w czasie ciąży w związku ze zmianą gospodarki hormonalnym i większą skłonnością do rozszerzania naczyń krwionośnych – nawet małe ilości płytki bakteryjnej podrażniają dziąsła w stopniu wystarczającym do wystąpienia stanu zapalnego. Dlatego tak ważne jest dokładne szczotkowanie zębów oraz stosowanie nitki dentystycznej lub też szczoteczek międzyzębowych, które pozwalają na utrzymanie higieny w wąskich przestrzeniach na wysokim poziomie. Wiele osób, u których występuje zapalenie dziąseł lub przyzębia omija objęte nim strefy podczas szczotkowania zębów, ze względu na ból oraz krwawienie. Tymczasem akumulująca się w konkretnym miejscu płytka i kamień nadal drażnią tkanki i powodują trwanie stanu zapalnego. Aby wyleczyć stan zapalny dziąseł konieczne jest usunięcie zalegającej płytki nazębnej mimo tego, że przy pierwszych próbach szczotkowania w miejscu objętym stanem zapalnym występuje krwawienie. Zazwyczaj już kolejnego dnia po dokładnym oczyszczeniu okolicy przydziąsłowej zęba z płytki występuje znacząca poprawa. Więcej
wiesz, że...
dentysta.eu
- Ostatni dzwonek, aby tanio wymienić plomby amalgamatowe na lepsze i zdrowsze
- Co pacjenci sądzą o dentystach i jak (nie)wiele na ten temat wiedzą stomatolodzy
- Zapowiedź wyników badania – czego oczekują pacjenci i co dentyści wiedzą o pacjentach
- Pacjenci – widma prześwietleni: wyniki ankiety o umawianiu wizyt
- Wyniki ankiety „Uśmiech a status społeczny”
forum
u nas!
 Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
Wysoka odwiedzalność serwisu sprawia że bez problemu dotrzesz do swoich nowych klientów!
 Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
Wystarczy że dodasz swój gabinet w ogłoszeniach portalu - szybko i zupełnie za darmo!
 Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
Dzięki promowaniu zyskają również Twoi klienci którzy łatwo Cię odnajdą!
 Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń
Nadal się wahasz? Kliknij:
Dowiedz się więcej
Rozwiń

